| ที่มา | มติชนสุดสัปดาห์ ฉบับวันที่ 6 - 12 สิงหาคม 2564 |
|---|---|
| คอลัมน์ | วิรัตน์ แสงทองคำ |
| ผู้เขียน | วิรัตน์ แสงทองคำ |
| เผยแพร่ |
วิรัตน์ แสงทองคำ / viratts.WordPress.com
ระบบสาธารณสุขไทย
เมื่อเผชิญวิกฤตการณ์ ระบบสำคัญในสังคมต้องเผชิญบททดสอบครั้งใหญ่
ท่ามกลางวิกฤตการณ์ COVID-19 ปรากฏการณ์ชี้ชัด ระบบสาธารณสุขไทยเป็นไปอย่างไม่เป็นกระบวน อย่างไม่เคยเป็นมาก่อนในยุคสมัยใหม่
ทั้งๆ ที่เพิ่งอ้างกัน “…ประเทศไทยได้รับการจัดอันดับให้เป็นประเทศที่มีความเข้มแข็งด้านความมั่นคงด้านสุขภาพเป็นอันดับที่ 6 จากทั้งหมด 195 ประเทศ…” คำกล่าวรัฐมนตรีว่าการกระทรวงสาธารณสุขไทย อ้างอิง John Hopkins University (ไทยโพสต์ 16 พฤศจิกายน 2562–https://www.thaipost.net/main/detail/50355)
ผ่านมาเกือบ 2 ปีแล้ว คำกล่าวอ้างข้างต้น ดูเหมือนเสียงจะแผ่วไปมาก
ตัวเลขไม่โกหก
ในรายงาน OECD เรื่องหนึ่ง (Health at a Glance : Asia/Pacific 2020 : Measuring Progress Towards Universal Health Coverage) ว่าไว้ตอนหนึ่งว่า “…บุคลากรทางการแพทย์ โดยเฉพาะแพทย์และพยาบาลถือเป็นหลักสำคัญ (cornerstone) ของระบบสาธารณสุข (health care systems)”
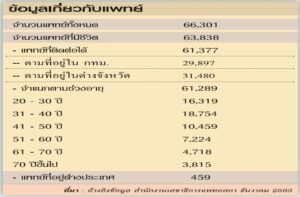
ณ ที่นี่ ตั้งใจนำเสนอข้อมูลเกี่ยวกับแพทย์เป็นสำคัญ
อ้างอิงจากต้นแหล่ง-แพทยสภา-ข้อมูลล่าสุด (โปรดพิจารณาตาราง “ข้อมูลเกี่ยวกับแพทย์” ประกอบด้วย) ให้ความสำคัญเบื้องต้น เกี่ยวกับแหล่งที่อยู่ ที่ทำงานของบรรดาแพทย์ พบว่าสัดส่วนระหว่าง กทม.กับต่างจังหวัด (47/53) เป็นไปอย่างไม่สมดุล เมื่อเปรียบเทียบต่อจำนวนประชากร และที่สนใจด้วยตัวเลขแพทย์ช่วงอายุ 20-40 ปี มีสัดส่วนมากที่สุดราวๆ 55%
ที่น่าสังเกต แพทย์ใหม่ในช่วงอายุ 20-30 ปี มีจำนวนน้อยกว่าช่วงอายุ 30-40 ปี
จากข้อมูลอีกชุด ว่าด้วย “แพทย์ได้รับใบอนุญาต ปี 2543-2563” ของแพทยสภา พบว่า ใน 2 ทศวรรษที่ผ่านมา เทียบเคียงกับช่วงเวลาก่อตั้งโรงเรียนแพทย์ใหม่ๆ เพิ่มขึ้น (โปรดพิจารณาข้อมูล “พัฒนาการโรงเรียนแพทย์ในสังคมไทย”) จำนวนแพทย์ใหม่แต่ละปีเพิ่มขึ้น จาก 1,250 คน (ปี 2543) เป็น 2,849 คน (ปี 2563) แม้เพิ่มขึ้นกว่าเท่าตัว แต่ยังถือว่าไม่มาก
สอดคล้องกับมุมมอง OECD (Organization for Economic Co-operation and Development) อ้างไว้ในรายงาน Health at a Glance : Asia/Pacific 2020 ที่ว่า ประเทศไทยมีจำนวนแพทย์ต่อประชากร 1,000 คน ในอัตราต่ำมาก เมื่อเปรียบเทียบกับประเทศพัฒนาแล้ว มีเพียง 0.8 คนต่อประชากร 1,000 คน ต่ำกว่าหลายประเทศในภูมิภาค ไม่ว่าเกาหลีใต้ ญี่ปุ่น สิงคโปร์ จีน อินเดีย และมาเลเซีย เป็นสถิติต่ำกว่าเกณฑ์เฉลี่ยประเทศ Asia-Pacific ตัวเลขของไทยใกล้เคียงกับเวียดนาม สูงกว่าอีกไม่กี่ประเทศในภูมิภาคเดียวกัน อาทิ อินโดนีเซีย ฟิลิปปินส์ เมียนมา กัมพูชา และลาว
มุมมอง OECD ว่าด้วยคุณภาพบริการด้านสุขภาพในแต่ละประเทศ ขึ้นอยู่กับจำนวน (size) ส่วนผสม (skill-mix) ความสามารถ (competency) กระจายตามภูมิศาสตร์ (geographic distribution) และการผลิตบุคลากรทางการแทพย์ (productivity of the health workforce)
โรงพยาบาลเอกชนแห่เข้าตลาดหุ้น
ขณะอีกด้าน มีความเคลื่อนไหวอย่างคึกคัก ตื่นเต้น
จากข้อมูลที่หาได้ (กรมสนับสนุนบริการการแพทย์ กระทรวงสาธารณสุข 1 ตุลาคม 2562) ว่า ทั้งประเทศมีโรงพยาบาลเอกชนถึง 378 แห่ง ทั้งนี้ อยู่เขต กทม. 117 แห่ง หากรวมปริมณฑลอีกราว 60 แห่ง ถือว่าโรงพยาบาลเอกชนกระจุกตัวในศูนย์กลางราวๆ ครึ่งหนึ่ง
ดูไปแล้ว ตัวเลขโรงพยาบาลเอกชนใน กทม.และปริมณฑล มีความสัมพันธ์กับจำนวนแพทย์มีอยู่ในพื้นที่ กทม.ที่อ้างไว้
ขณะเครือข่ายโรงพยาบาลเอกชนหลายแห่งได้เข้าจดทะเบียนในตลาดหุ้นมีถึงกว่า 20 บริษัทแล้ว (โปรดพิจารณาข้อมูล “TIME-LINE ธุรกิจการแพทย์เข้าตลาดหุ้น”) โดยเฉพาะในช่วงหลังวิกฤตการณ์ทางเศรษฐกิจเมื่อปี 2540 มีธุรกิจการแพทย์ทยอยเข้าตลาดหุ้นเป็นประวัติการณ์ถึงประมาณครึ่งของที่มีอยู่ในปัจจุบัน สะท้อนภาพการเติบโตธุรกิจโรงพยาบาลอย่างมิพักสงสัย
เท่าที่สำรวจ ผลประกอบการหมวดธุรกิจการแพทย์ในตลาดหลักทรัพย์ฯ ในช่วงก่อนวิกฤตการณ์ COVID-19 (ปี 2562) ปรากฏว่า รายได้รวมกันถึง 180,000 ล้านบาท และกำไรรวมประมาณ 28,000 ล้านบาท อย่างไรก็ตาม มีเพียง 3 บริษัทที่มีรายได้เกินหนึ่งหมื่นล้านบาท
2 ใน 3 บริษัท อยู่ในเครือข่ายเดียวกัน นั่นคือ บริษัท กรุงเทพดุสิตเวชการ จำกัด (มหาชน) หรือ BDMS กับ บริษัท สมิติเวช จำกัด (มหาชน) หรือ SVH มีรายได้และกำไรรวมกันเกินครึ่งหนึ่งของทั้งหมด
โดยเฉพาะ BDMS เพียงบริษัทเดียว มีรายได้กว่า 80,000 ล้านบาท (2562) และทำกำไร 15,000 ล้านบาท (2562) โดยมีเครือข่ายโรงพยาบาลทั่วประเทศ 49 แห่ง และมี 8,500 เตียง ถือเป็นเครือข่ายโรงพยาบาลที่ใหญ่ที่สุดในประเทศ
นั่นคือเครือข่ายโรงพยาบาลกรุงเทพ ก่อตั้งเมื่อครึ่งศตวรรษที่แล้ว จากความร่วมมือของแพทย์ศิริราช มีนายแพทย์ปราเสริฐ ปราสาททองโอสถ เป็นหัวเรือใหญ่ กลายเป็นนักธุรกิจโรงพยาบาลต้นแบบผู้ประสบความสำเร็จ ขยายเครือข่ายขนานใหญ่ด้วยการครอบงำกิจการ (Takeover) เมื่อราวๆ ทศวรรษมานี้ ที่สำคัญมีแรงบันดาลใจ ก้าวเป็นธุรกิจระดับภูมิภาค
เมื่อมองภาพใหญ่ในความสั่นคลอนเวลานี้ สังคมไทยกับพัฒนาการระบบสาธารณสุขที่ว่า สะท้อนถึงรากเหง้าปัญหาเชิงโครงสร้าง ใช่หรือไม่ ?